
先天性巨结肠是一种常见的先天性消化道发育畸形,发病率约为1/5000,以广东出生人口计算,每年都会出生约200多名患儿。12月2日,为进一步提升先天性巨结肠的诊疗水平,推动临床与基础研究深度融合,实现从“被动治疗”向“主动管理、全程干预”的转变,广州医科大学附属妇女儿童医疗中心(以下简称“广州妇儿中心”)依托国家儿童区域医疗中心的平台优势,成立先天性巨结肠诊疗中心,整合多学科力量,为患儿提供从早期筛查、精准手术到术后随访的全流程健康管理,打造集临床诊疗、科学研究、人才培养、健康宣教于一体的专病综合平台。
先天性巨结肠未规范治疗
10岁患儿肠道异常扩张接近穿孔
今年10岁的芳芳是个敏感寡言的女孩。和很多孩子不同的是,刚出生时,芳芳就因“回肠穿孔、胎粪性肠梗阻”在当地医院进行手术治疗,但效果不如预期。后曾行钡灌肠检查考虑为先天性巨结肠,由于种种原因未予规范治疗。
“孩子的肚子越来越大,起初我们还以为是长胖了。”芳芳母亲满是懊悔地回忆道。十年来,芳芳患有严重便秘,严重的时候,排便更是10多天才成功一次,孩子不愿说,家长也没有留意。
久而久之,肚子异常的鼓胀,和瘦弱的身材形成鲜明的对比。今年4月,芳芳突然出现恶心、呕吐,吐出黄绿色液体,腹胀较前明显加重。芳芳被带去当地医院急诊就诊,CT检查令人心惊——乙状结肠严重扩张,直肠内大量坚硬粪石堆积,异常扩张的肠道挤满了整个腹腔。在当地医院的介绍下,芳芳一家来到广州妇儿中心胃肠外科就诊。
“芳芳无法平卧,呼吸急促,腹胀如鼓,肠道扩张已经达到穿孔的临界值!”当时正值夜诊的胃肠外科副主任医师徐晓钢回忆当时的惊险场景。在腹壁青筋暴露的肚皮下,他能清楚地辨认出芳芳的肠管轮廓。
芳芳术前异常隆起的腹部
急诊入院后,徐晓钢团队第一时间查房,认为芳芳为巨结肠危象,病情危重,需立即处理。团队当即决定启动绿色通道,急诊施行剖腹探查术。术中团队发现芳芳的乙状结肠高度扩张,呈“S”形盘曲、扭转,直径达20厘米,累及降结肠扩张至直径10厘米,直肠近端形成锐角狭窄,整个肠道内充满大大小小的粪石和粪水,部分肠壁菲薄,临近穿孔。团队果断切除异常扩张的乙状结肠,封闭直肠盲端,并予降结肠单腔造口术,将全部肠管减压,排出10余斤恶臭的粪便。
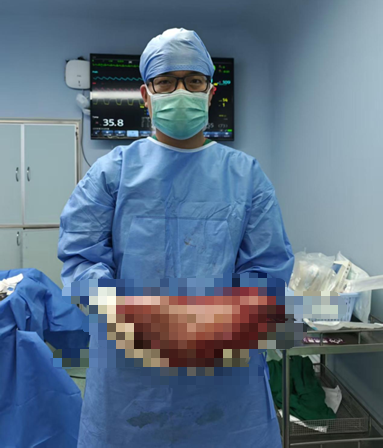
芳芳异常扩张的乙状结肠
造瘘术后4个月,芳芳体重增长2公斤,营养与发育指标全面达标。但想要像正常孩子一样生活,必须二次手术根治。徐晓钢团队联合麻醉科、PICU、营养科等多学科,量身定制“单孔腹腔镜辅助Swenson-like根治术(备Deloyers倒转术)”方案。
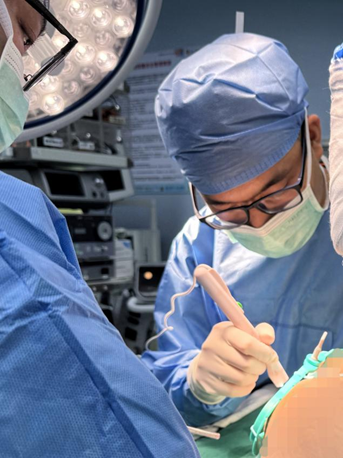
徐晓钢医生团队在根治手术中
“手术最难的是分离粘连,由于曾因肠穿孔及巨结肠危象做过两次手术,芳芳的小肠与肝脏、结肠与腹壁紧紧粘在一起,光是分离就耗费6小时。”徐晓钢介绍道。团队采用ICG荧光显影技术精准判断血供,实施Deloyers术将升结肠倒转下拉与肛管吻合。历时13小时的手术顺利结束,全程零输血。术后康复不错,芳芳终于重新回到校园,和同学们度过快乐的学习时光。

芳芳与主刀医生的合影
成立专病中心对先天性巨结肠全流程管理
基础研究与临床结合推动诊治革新
先天性巨结肠是一种常见的先天性消化道发育畸形,以远端肠管神经节细胞缺失为特征,导致肠梗阻、腹胀、便秘等症状,严重者可引发小肠结肠炎、肠穿孔甚至危及生命。该病发病率约为1/5000,是小儿外科常见疾病之一。尽管诊疗技术不断进步,但其目前仍存在诊断延迟、治疗不规范、随访管理缺失等问题,严重影响患儿预后。广州妇儿中心副院长、先天性巨结肠中心主任吴强介绍,专病中心集合了该院胃肠外科、影像科、营养科、心理科等多学科力量,体现了从“以疾病诊疗为中心”向“以健康为中心”的转变,将以专病中心成立为契机,对先天性巨结肠从早期筛查、诊断、手术治疗到术后护理开展全流程管理。
“先天性巨结肠现在较为先进的手术方式是单孔腹腔镜辅助Swenson术,从肚脐切一个1.5厘米的小口,器械进去操作,避免了开腹手术的弊端,愈合后手术瘢痕几乎不可见。另一方面,以往的手术由于经验和技术的限制,会保留无神经节细胞的肌鞘来避免损伤周围的组织。现在手术技术先进了、技术丰富了,我们可以在不损伤周围组织和神经的前提下,把无神经节细胞肌鞘完全剥离,大大降低术后肠炎和便秘的发作频率,也减少了术后需长期扩肛的影响,避免增加家庭护理的负担以及对孩子日后的社交、心理健康造成影响。”徐晓钢表示,先天性巨结肠全程管理不仅仅在于手术本身,术前使用钡灌肠结合肛门测压法提高诊断准确性、手术方式的评估、等待手术期的肠道清洗护理、术后营养科、心理科长期随访等,都是全程管理的重要环节。
科研团队也是广州妇儿中心先天性巨结肠中心的重要组成。据介绍,多年来,广妇儿已经积累了超过1500例的先天性巨结肠临床样本库,且有资深PI带领研究团队,后续将从建立系统的患儿组织与临床信息库出发,结合基因组学、单细胞组学、糖生物学和发育神经生物学,解析肠神经系统发育异常的分子机制,有望在不改变规范手术原则的前提下,进一步提升巨结肠患儿的诊断准确性、治疗个体化程度和远期生活质量。
“既往对巨结肠的诊断手段都是有创性的。经过我们近9年的研究,现已经研发了一种相对无创的、有望在临床使用的先天性巨结肠的诊断方式。”广州妇儿中心PI张彦介绍,很多基因已经证实与先天性巨结肠的发病有关,对于有家族史的孩子,可以在出生早期通过抽血检测体内是否有相关基因,甚至在母亲孕期的时候也可评估胎儿巨结肠风险,把诊断关口前移到在患儿出现严重疾病症状之前。
目前,先天性巨结肠患儿的手术窗口期为3—6个月。虽然手术技术已较为成熟,但仅仅几个月大的孩子就要做手术,仍让父母为之揪心。该研究团队创新提出通过药物挽救肠神经的方式治疗先天性巨结肠,有望使一部分患儿避免手术,或延缓手术窗口。相关研究成果将于近日发布在权威医学杂志上。
文/广州日报新花城记者:伍仞 通讯员:周密、陈文
图/广州日报新花城记者:伍仞 通讯员:谭炳科
广州日报新花城编辑:翁淑贤














































