信息时报讯(记者 曾文秀 通讯员 郭翠萍)微导管在一根比头发丝还细的微导丝引导下从大腿根部钻进血管之后,抵达患者头部的发病部位,随后输送弹簧圈“填平”动脉瘤这颗“不定时炸弹”,解除破裂出血的威胁。在广州市增城区中医医院神经外科,类似这样的手术每周都在上演。近日,该医院接待一名颅内动脉瘤破裂患者,从确诊到完成“拆弹”,仅用2小时17分钟。手术全程微创,患者无须开颅,大腿根部仅留2毫米穿刺痕迹。
生死一线:与死神赛跑的急救行动
日前,47岁的盘林(化名)正忙于家务时,突然毫无征兆地晕厥倒地,不省人事。5分钟后,他逐渐恢复意识,却随即陷入剧烈头痛伴随频繁恶心呕吐的境况。家人紧急报120,将他送往增城区中医医院急诊科。
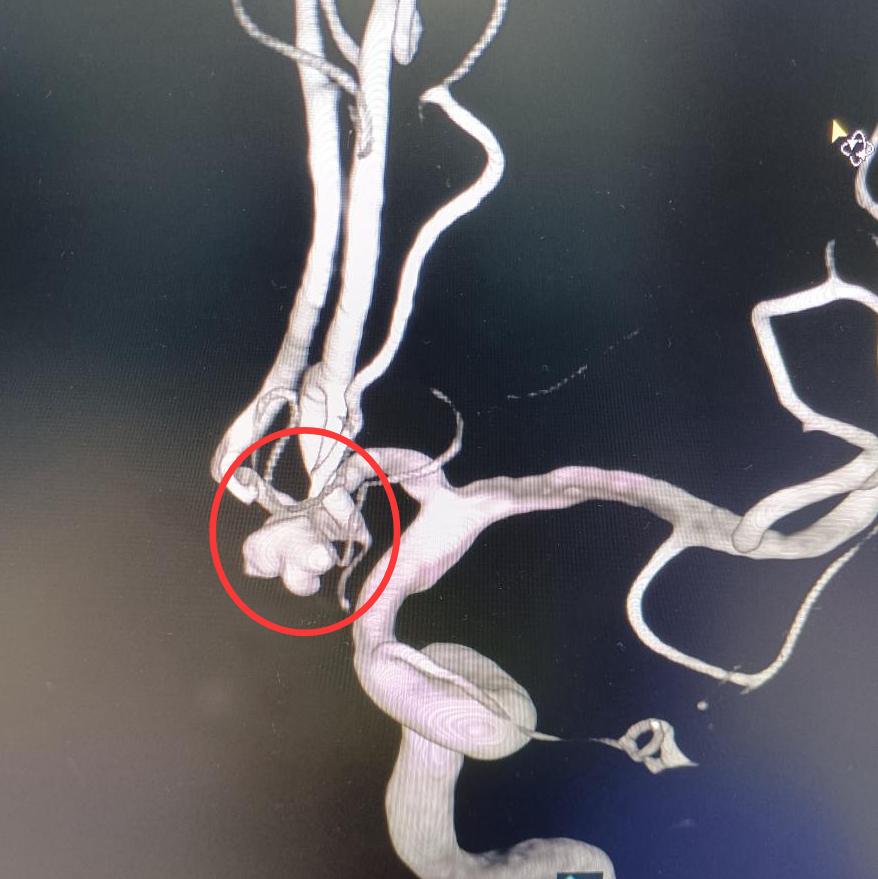
急诊医生发现他双侧瞳孔缩小,对光反射减弱。鉴于病情十分危急,医生立即启动绿色通道,在10分钟内完成了头颅CT,结果显示其蛛网膜下腔广泛出血,这是颅内动脉瘤破裂的典型表现。随后的颅脑CTA 显示,盘林的前交通动脉上有一个5毫米的不规则“泡泡”。据了解,脑动脉瘤并不是真的瘤,只是动脉血管壁鼓起的一个“小泡泡”。这种“小泡泡”被称为颅内“不定时炸弹”,一旦破裂(即脑出血),如果抢救不及时,分分钟就有可能殒命。
神经外科主任刁伟强指出,颅内动脉瘤首次破裂后48小时内二次出血风险高达60%,致死率超70%,要对这个已经爆炸的“不定时炸弹”进行尽快拆弹,避免二次出血,是挽救患者的首要措施。此时距发病已90分钟,一场“血管内远征” 迅速启动:麻醉科团队2分钟到位,ICU 提前开放绿色通道,介入导管室提前准备就绪。
微创手术: 0.56 毫米微导管从大腿抵达发病部位
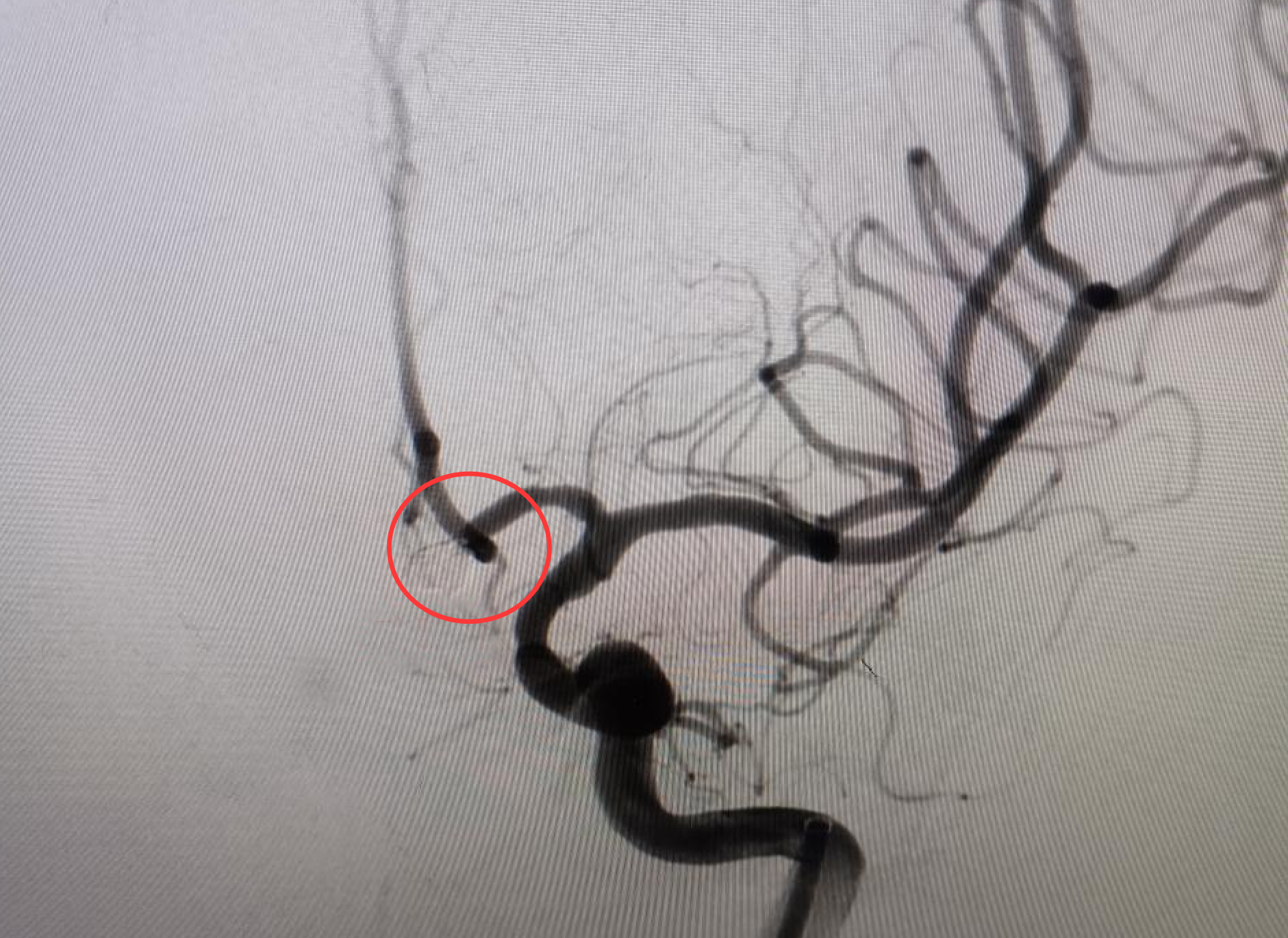
在造影机投射的血管 “地图” 上,神经外科副主任医师陈日朝操控着直径 0.56 毫米的微导管,从患者股动脉穿刺点出发,沿着髂动脉、颈动脉的蜿蜒路径上行。在 0.1 毫米级的血管成像实时更新下,微导管进入体内约1米左右,抵达动脉瘤腔。手术团队默契配合,将 5 枚弹簧圈填入其中完成致密栓塞。手术很成功,从确诊到完成“拆弹”仅用2小时17分钟。手术全程微创,患者大腿根部仅留 2 毫米穿刺痕迹。
为什么塞满了弹簧圈就能化险为夷呢?据介绍,神经介入技术在动脉瘤中的运用,是用一个微导管进入动脉瘤体内,从微导管里输送一种特殊的合金材料,叫弹簧圈,它比头发丝都细,非常柔软,它在动脉瘤内部像缠毛线圈一样,最终形成一个网篮状的结构,这样弹簧圈填塞动脉瘤之后,会把动脉瘤从内部给闭塞掉,血流就不会流入动脉瘤,这样动脉瘤就不会破裂或破裂的可能性非常小了。
术后第3天,盘林已能在病房独立行走;术后2周康复出院时,他对着医护团队竖起大拇指:“原以为要开颅锯骨,没想到大腿上打个‘针眼’就解决了!”。陈日朝介绍,传统开颅手术需切开10-15厘米头皮切口,切开颅骨,牵开脑组织才能暴露动脉瘤,术后患者常遗留癫痫、失语等并发症,住院周期长达3周以上。而增城区中医医院成熟开展的神经介入技术,仅需在股动脉穿刺形成2毫米创口,通过血管内路径,就能完成“精准拆弹”。自2021年推行神经介入技术以来,已惠及800余位患者,手术成功率达98.7%,平均住院日压缩至7~10天,真正实现了 “创伤最小化、疗效最大化”。
专家警示:警惕“一生中最剧烈头痛”
脑动脉瘤破裂时,患者会突然感到头部剧烈疼痛,这种疼痛通常被描述为一生中最剧烈的头痛。疼痛可能集中在头部某一区域,也可能扩散至整个头部。这种头痛通常伴随其他症状,如恶心、呕吐和意识模糊。剧烈头痛是脑动脉瘤破裂的典型表现。
“约30%的动脉瘤患者首次破裂即猝死,二次破裂死亡率高达80%。” 陈日朝特别提醒,当出现“爆炸样头痛”“颈部强直如木棍”“突发视力模糊或昏迷”时,需立即启动急救。他建议,40岁以上人群尤其是高血压、吸烟人群,应定期接受 CTA/MRA脑血管筛查,做到“早发现、早干预”。
目前,增城区中医医院已建立覆盖预防、筛查、治疗、康复的全链条脑血管病诊疗体系。值得一提的是,该院推行的7×24小时在线的“脑卒中急救地图”,打通了从120接警、途中预警、入院评估到手术实施的全链条绿色通道。近三年数据显示,该院动脉瘤患者平均救治时间较区域均值缩短45分钟。





















































