“肝脏多发撕裂,失血量超全身80%,血压测不出!立即开启绿色通道,请手术室、麻醉科做好准备!”这不是医疗剧,而是真实发生的生命救援。凭借顶尖技术和团队协作,珠江医院小儿外科联合PICU、影像诊断科、麻醉科、输血科及胸外科等多学科团队,成功将一名车祸濒危伤的15岁少女从死亡线上拉回。
失血量超80% 少女命悬一线
8月4日晚8时45分,15岁的患者小雯(化名)搭乘电动车与货车相撞,胸腹多脏器严重损伤,当地医院急诊行介入肝动脉栓塞治疗等积极抢救后,病情继续恶化,紧急转诊至我院。
小雯送达PICU时已处于濒危状态,心率高达140次/分、血压仅40/20mmHg、乳酸超过15mmol/L。PICU李冠雪医生团队积极施予输血、补液等抗休克治疗,同时紧急进行多学科讨论,急诊CT检查证实为右肝破裂、腹腔大量积血。儿科中心主任兼小儿外科主任曾纪晓主任医师判断患儿病情危重,需要紧急开腹手术治疗,并当机立断启动最高级别的创伤响应。
绿色通道迅速开启,病人被紧急送往手术室。麻醉科王乐医师团队早已严阵以待,患儿入室后,各项工作紧张有序展开。曾纪晓带领团队立刻登台手术,此时距离患儿入院仅仅1小时。
救治过程三个关键步骤力挽狂澜
关键一:快速止血 紧急封堵创口
随着患者腹腔被打开,腹腔内巨大的压力带着鲜红的血液如泉水般涌出,曾纪晓团队面临手术第一难关——由于剧烈碰撞,腹腔积血不断外涌,视野受阻,探查出血部位极为困难,如何迅速找到出血部位并止血成为继续手术的关键。曾纪晓果断迅速清理出大量凝血块并吸尽积血后,视野逐步清晰,进一步探查发现右半肝多处撕裂伤,血管破裂、出血不止,让在场的医护人员倒吸一口凉气。
关键二:自体血回输,血液“洗净”再利用
创面仍在不断出血,曾纪晓第一时间快速精准地解剖并阻断第一肝门,以控制右肝大出血,麻醉团队则启用自体血回输设备,将腹腔内超过3000毫升的积血过滤、净化后重新输回小雯体内,同时输注红细胞、血浆等,“相当于完成一场全身‘大换血’。”麻醉科王乐教授形容。
关键三:急诊规则右肝切除 精细解剖保住健康组织
控制大出血后,曾纪晓仔细探查大出血原因,只见小雯的右肝在强大的撞击力下出现了多处不规则的裂口,肝脏断面可见多处粗大血管破裂出血,传统缝合和血管修复等已无法应对。
为挽救患儿生命,团队决定迎难而上,实施高难度的急诊右半肝规则切除术。曾纪晓带领团队精细解剖、精准处理肝断面的血管、胆管等,在最大限度保留健康肝组织的基础上切除破裂的肝右叶部分。
历经近4小时高强度的手术,成功切除超过三分之一受损肝脏。此时因大量出血和输血,小雯的凝血功能几近崩溃,巨大创面的止血成了新的挑战。幸运的是,经全面探查腹腔,没有发现腹部其他脏器损伤。“探查发现患者肝脏破裂出血相当于全身血容量的八成,再晚半小时就可能心脏停跳。”曾纪晓回忆。
关键四:PICU技术支持破解多器官损伤及功能障碍
患者术后腹部情况逐渐稳定,动态复查血常规、血红蛋白稳定,术后第一天乳酸即下降至正常范围。但第三天患者出现无尿状态,血肌酐持续升高,救治团队再次进行了多学科讨论,考虑为休克后的急性肾功能衰竭,给予3次CRRT(连续肾脏替代疗法)治疗后,患者情况逐步改善,尿量增加、血肌酐逐步降至正常。
然而,患儿始终摆脱不了呼吸机,胸部超薄层CT扫描发现气管近隆突出可见环形缺损,考虑气管断裂,这为小雯的康复蒙上了重重的阴影。再次多学科会诊,胸外科实施纤支镜检查术,经综合评估考虑为气管黏膜撕裂、气管挫裂伤,稳定气管插管严密观察病情变化。经过两周的观察期,再次复查胸部CT确认气管无断裂移位,达到撤机条件后第一时间撤除了呼吸机,小雯终于可以自由呼吸了。恢复肠内营养后患者无胃肠功能不适。
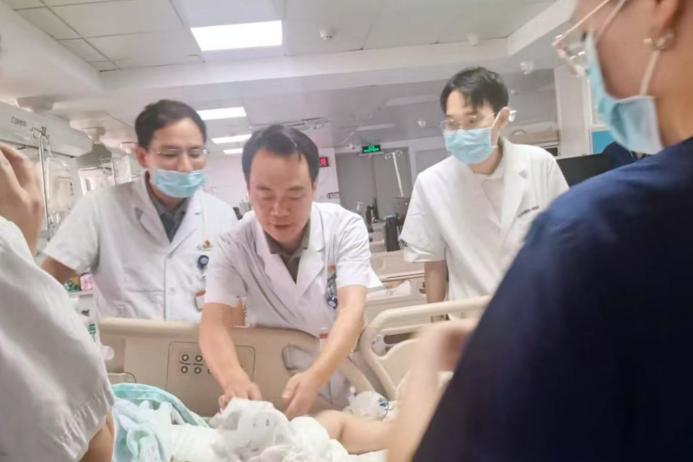
术后曾纪晓主任团队查看患者恢复情况
重视“黄金1小时”急救 构建儿童创伤救治网络
目前,小雯在家人的陪伴下进入多学科康复阶段。“小雯的成功救治,得益于珠江医院多学科团队无缝衔接与先进设备支持。”曾纪晓坦言,这也是他5年来经历的最严重的一例儿童复合型肝外伤救治。他强调,严重创伤救治必须抓住“黄金1小时”,基层医院如果无法应对类似患者的救治,应及时在保证患儿生命的情况下转诊至具备儿童创伤中心的大型医院。
据悉,南方医科大学珠江医院每年救治严重创伤患儿逾百例,曾纪晓表示,这得益于医院构建覆盖华南地区的危重、创伤救治网络,借助5G系统实现远程会诊,在紧急情况下可第一时间派出强有力的专家团队支援。
文、图/广州日报新花城记者:周洁莹 通讯员:路翌、马彦、韩羽柔
广州日报新花城编辑:吴婉虹